Краткое описание
Читать подробнееКак проходит лечение периодонтита

Как проходит лечение периодонтита?
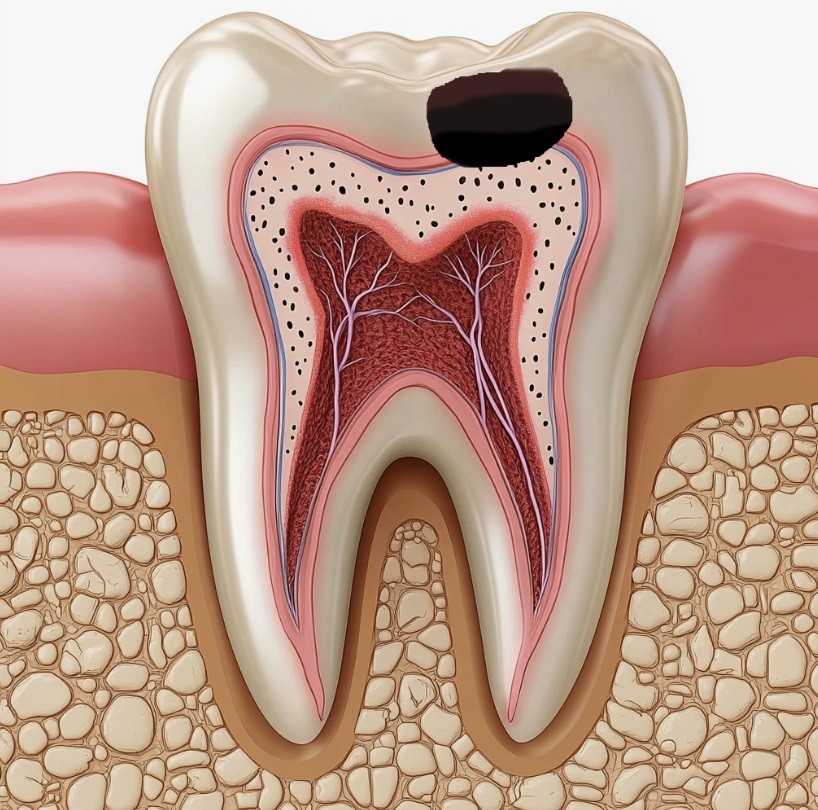
Периодонтит – это воспаление периодонта (тканей вокруг корня зуба), которое чаще всего развивается как осложнение запущенного кариеса или пульпита. Ранее подобный диагноз почти всегда приводил к удалению зуба, но современные методы лечения позволяют сохранить зуб в ~90% случаев при своевременном обращении. Ниже мы рассмотрим причины и симптомы периодонтита, методы диагностики и лечения (консервативного и хирургического), преимущества лечения под микроскопом, основные этапы терапии, меры профилактики, а также ответим на частые вопросы пациентов. А записаться на лечение периодонтита можно здесь.
Причины периодонтита
Главной причиной периодонтита является инфекция, которая проникает в периодонт (ткани вокруг верхушки корня) обычно из погибшей пульпы зуба при глубоком кариесе. Нелеченый или плохо пролеченный кариес/пульпит – самый частый фактор, ведущий к воспалению периодонта. Бактерии из кариозной полости через корневой канал попадают в окружающие ткани, вызывая их разрушение. Однако существуют и другие причины периодонтита:
- Механические травмы зуба – удар по зубу, трещины корня, а также хроническая травматизация (например, привычка грызть орехи, открывать зубами бутылки). Повреждение пульпы в результате травмы может со временем привести к воспалению периодонта.
- Ошибки при лечении зубов – некачественное эндодонтическое лечение (неполное удаление инфицированных тканей, плохое пломбирование каналов) или использование агрессивных препаратов (например, ожог пульпы мышьяковистой пастой) способны спровоцировать периодонтит.
- Заболевания десен (пародонта) – длительно текущий гингивит или пародонтит могут способствовать проникновению инфекции к верхушке корня через пародонтальные карманы.
- Распространение инфекции из других очагов – в редких случаях микробы могут попасть в периодонт с током крови или из соседних инфекционных очагов (например, при гайморите верхнечелюстные зубы могут вовлекаться в воспаление).
- Общее ослабление организма – сниженный иммунитет, авитаминоз, сахарный диабет и другие системные болезни повышают риск того, что локальное воспаление (например, пульпит) перейдет в периодонтит.
- Плохая гигиена полости рта – обилие зубного налета и зубного камня создают условия для кариеса и воспаления десен, что косвенно повышает риск развития периодонтита. Регулярная профессиональная чистка зубов и своевременное лечение кариеса существенно снижают эту угрозу.
Симптомы периодонтита
Проявления периодонтита зависят от формы заболевания – острой или хронической. В острой форме симптомы обычно ярко выражены, тогда как хронический периодонтит может долго протекать почти бессимптомно.
Острый периодонтит развивается быстро и сопровождается нарастающими воспалительными явлениями. Основные симптомы острого периодонтита:
- Зубная боль – сначала ноющая, умеренная, но довольно быстро усиливается и становится резкой, пульсирующей и почти нестерпимой. Боль носит постоянный характер, часто усиливается при накусывании на больной зуб или даже при прикосновении к нему.
- Ощущение “выросшего зуба” – пациенты отмечают чувство, что больной зуб стал “больше” или выше остальных, как будто выпирает из зубного ряда. Это связано с отеком периодонта вокруг корня; возможна также подвижность зуба.
- Воспаление тканей – появляются отек и покраснение десны вокруг причинного зуба, иногда отекает щека со стороны поражения. Могут увеличиться близлежащие лимфоузлы, в тяжелых случаях поднимается температура, возникает общее недомогание (интоксикация).
- Нагноение – при развитии гнойного процесса болезненность обычно становится пульсирующей. Может образоваться свищевой ход на десне – отверстие, через которое выходит гной. Появление свища несколько снижает давление и боль, но указывает на переход острого процесса в хронический.
Особенностью острого периодонтита является то, что на ранней стадии рентгеновский снимок может не показывать изменений в кости вокруг корня (разрушение костной ткани еще не успело произойти).
Хронический периодонтит часто протекает скрытно, без выраженных жалоб. Боль может вовсе отсутствовать либо проявляться как легкая ноющая при накусывании и периодически исчезать. Нередко хронический периодонтит обнаруживается случайно – на профилактическом осмотре или при рентгенодиагностике по другому поводу. Возможные признаки хронической формы:
- Неприятные ощущения при надкусывании, легкая тупая боль, которая может проходить самостоятельно.
- Эпизодическая реакция на горячее (боль от горячей пищи), тогда как холодное обычно не беспокоит.
- Отсутствие чувствительности пульпы – воспаленный зуб зачастую не реагирует болю на температурные раздражители, сладкое/кислое, что говорит об отмирании нерва. При электроодонтодиагностике хронический периодонтит характеризуется повышенным порогом возбудимости пульпы (>100 мкА) вплоть до отсутствия реакции.
- Потемнение зуба – вследствие некроза пульпы эмаль больного зуба может со временем изменить цвет (серый оттенок). Это часто наблюдается при фиброзном хроническом периодонтите.
- Свищ на десне – при гранулирующем периодонтите на десне в проекции верхушки корня может присутствовать маленькое отверстие, из которого периодически выделяется гной.
- При осмотре зуб часто имеет глубокий кариозный дефект или большую старую пломбу, либо ранее лечен и покрыт коронкой. Зуб может слегка шататься в лунке при гранулирующей форме из-за разрушения околокорневой кости.
Важно: отсутствие боли не означает отсутствия проблемы. Даже хронический периодонтит без симптомов продолжает медленно разрушать окружающие ткани. Поэтому при любом подозрении (например, длительное существование “мертвого” зуба после пульпита) необходима диагностика у стоматолога. Любой из перечисленных симптомов – повод немедленно обратиться к врачу для осмотра.
Чем опасен нелеченный периодонтит?
Нелеченный периодонтит представляет серьезную угрозу для здоровья зубов и всего организма. Главная опасность – это неизбежная потеря зуба: без лечения воспаление разрушает периодонт и костную ткань вокруг корня, зуб расшатывается и может быть утрачен. Кроме того, инфекция из очага периодонтита может распространяться на другие органы и ткани, вызывая тяжелые осложнения:
- Гнойные процессы в челюсти. Нагноение периодонта способно привести к развитию периостита (так называемый флюс – воспаление надкостницы) или одонтогенного абсцесса десны/щеки. Инфекция может прорваться в мягкие ткани лица и шеи, вызывая флегмону – разлитое гнойное воспаление клетчатки. Эти состояния сопровождаются сильнейшей болью, отеком, температурой и требуют неотложной хирургической помощи.
- Остеомиелит челюсти. Это гнойно-воспалительное поражение костной ткани челюсти, которое нередко развивается из запущенного периодонтита. Остеомиелит грозит некрозом части кости и может осложниться распространением инфекции по кровотоку (сепсисом). Лечение остеомиелита – длительное и сложное, часто в стационаре.
- Гайморит. Для верхних зубов (преимущественно премоляров и моляров) хронический периодонтит опасен переходом инфекции в гайморову пазуху. Может развиться одонтогенный гайморит – гнойное воспаление околоносовой пазухи, связанное с больным зубом. Пациента беспокоят боли в области щек, гнойные выделения из носа, заложенность – требуется одновременно лечить зуб и пазуху.
- Образование кисты или гранулемы. Хронический периодонтит обычно приводит к формированию периапикальной гранулемы – небольшого очага хронического воспаления у вершины корня, окруженного соединительнотканной капсулой. Со временем гранулема может увеличиваться и превращаться в кисту зуба – полостное образование >1 см с плотной оболочкой, заполненное жидкостью. Киста разрушает кость челюсти и может инфицироваться, перейдя в абсцесс.
- Сепсис (заражение крови). В крайне запущенных случаях бактерии из гнойного очага могут проникнуть в кровеносное русло и привести к развитию сепсиса – тяжелого генерализованного инфекционного заболевания. Одонтогенный сепсис – редкое, но смертельно опасное осложнение, требующее реанимационных мероприятий.
Таким образом, периодонтит нельзя оставлять без лечения. Чем дольше существует инфекция у корня зуба, тем больше вокруг разрушается кость, и тем выше риск описанных осложнений. Своевременное лечение периодонтита позволяет избежать этих грозных последствий и сохранить зуб в целости.
Диагностика периодонтита
Правильная диагностика периодонтита очень важна для выбора верной тактики лечения. В стоматологической клинике диагноз ставится на основании жалоб пациента, клинического осмотра и данных инструментальных исследований.
Стандартный план диагностики включает:
- Сбор анамнеза и опрос жалоб. Врач выясняет, как давно появились боли, их характер (ноющая, резкая, пульсирующая), были ли эпизоды лечения зуба ранее, присутствуют ли сопутствующие заболевания и др. Также уточняется, усиливается ли боль при надкусывании, реакции на горячее/холодное.
- Клинический осмотр полости рта. С помощью стоматологического зеркала и зонда врач-терапевт осматривает подозрительный зуб и окружающие ткани. Выявляются кариозные полости, качество старых пломб, наличие свищей на десне, состояние пульпы (если полость зуба раскрыта), возможные опухолевидные образования или отеки десны. Пальпация десны в области верхушки корня может быть болезненной при периодонтите. Перкуссия (постукивание по зубу) зачастую резко болезненна при остром периодонтите – особенно по вертикальной оси зуба.
- Рентгенография зуба. Рентгеновский снимок – ключевой метод диагностики периодонтита. На рентгене хронический периодонтит проявляется в виде очагов разрежения кости возле верхушки корня – гранулемы или кисты (темное округлое пятно). При остром периодонтите заметных изменений может не быть, но рентген все равно делают для исключения других проблем (например, скрытого кариеса соседних зубов) и для базовой линии, с которой потом сравнивают результаты лечения. Также рентген помогает дифференцировать периодонтит от пульпита (воспаления нерва) и пародонтита (воспаления десен), так как при пульпите костная ткань вокруг корня интактна, а при пародонтите изменения локализуются вдоль корня и сопровождаются зубодесневыми карманами.
- Электроодонтодиагностика (ЭОД). Прибором подается слабый электрический ток на зуб, чтобы определить жизнеспособность пульпы. При периодонтите (некрозе нерва) зуб не отвечает на ток вплоть до максимальных значений (100–200 мкА), тогда как здоровая пульпа реагирует уже при 2–6 мкА. ЭОД помогает отличить периодонтит от обратимых форм пульпита.
- Дополнительные методы. В сложных случаях могут применяться КТ (3D-томография) для точной оценки размеров кисты и состояния корневых каналов, тепловые тесты, лабораторные анализы при подозрении на общий воспалительный процесс (например, при подозрении на сепсис – анализ крови).
Дифференциальная диагностика периодонтита обычно не вызывает затруднений – совокупность клиники (боль при накусывании, “мертвый” зуб), рентгенологических данных и ЭОД достаточно четко указывают на диагноз. После подтверждения периодонтита врач совместно с пациентом разрабатывает план лечения.
Методы лечения периодонтита
Основная цель лечения периодонтита – устранить инфекцию в корне зуба и окружающих тканях, сохранив сам зуб. В современной стоматологии применяется поэтапное комплексное лечение, включающее консервативные (терапевтические) и при необходимости хирургические методы. План лечения выбирается с учетом масштаба поражения: если состояние зуба позволяет, стараются обойтись консервативной эндодонтической терапией; при осложнениях (кисты, анатомические препятствия, неэффективность терапии) применяются хирургические вмешательства.
Консервативное лечение периодонтита (эндодонтическое лечение каналов)
Консервативный метод – это лечение корневых каналов зуба (аналогично лечению пульпита, но с учетом инфекции за пределами корня). Его задача – удалить из зуба все инфицированные ткани, продезинфицировать корневые каналы и герметично их запломбировать, чтобы предотвратить повторное развитие инфекции. Лечение проводит врач стоматолог-терапевт (эндодонтист). Основные этапы консервативного лечения периодонтита:
- Анестезия. Лечение начинают с обезболивания – как правило, достаточно местной анестезии (инфильтрационной или проводниковой). Современные анестетики позволяют полностью устранить боль на время процедуры. Пациент ощущает только давление и вибрацию инструментов, без болевых ощущений.
- Изоляция зуба. На зуб устанавливают коффердам (латексную пластину) или ватные валики для защиты полости рта – важно, чтобы слюна не попадала в канал во время обработки, а дезинфицирующие растворы не обжигали слизистую.
- Раскрытие полости зуба. Врач сверлом вскрывает кариозную полость и создает доступ к корневым каналам через отверстие в коронке зуба. Удаляются размягченные кариесом ткани и остатки погибшей пульпы (нерва).
- Механическая обработка каналов. Специальными эндодонтическими инструментами (файлами, борами) врач очищает каждый корневой канал по всей длине, удаляя инфицированные ткани из корня. В нашей клинике применяется машинная обработка каналов – с помощью вращающихся никель-титановых инструментов, что обеспечивает более качественную и равномерную очистку стенок канала. Использование машинных методов повышает эффективность и надежность лечения, снижая риск оставить внутри зуба “очаг инфекции”. В процессе обработки периодически выполняется рентген-контроль длины каналов и точности инструментов (либо электронным апекслокатором) – это позволяет тщательно проработать канал до верхушки, но не перфорировать корень.
- Антисептическая обработка. Каналы обильно промываются дезинфицирующими растворами (антисептиками) для уничтожения бактерий в труднодоступных участках. Применяются, как правило, растворы гипохлорита натрия, хлоргексидина, перекиси водорода и др. Чередование и ультразвуковая активация промывных растворов значительно повышают эффективность дезинфекции.
- Медикаментозная закладка (при необходимости). В случаях острого гнойного периодонтита или большого очага инфекции врач может принять решение провести лечение в два этапа. После первой обработки каналов в них закладывается лекарство – например, паста с гидроксидом кальция, обладающим мощным антимикробным и противовоспалительным действием. Каналы при этом временно пломбируются на 1–2 недели, чтобы медикамент подействовал. Пациент уходит с временной пломбой. Эта двухэтапная схема позволяет снять остроту воспаления и избежать осложнений. Если же периодонтит неосложненный, врач может сразу перейти к пломбированию каналов в тот же визит.
- Пломбирование корневых каналов. Очищенные и высушенные каналы заполняются постоянным пломбировочным материалом. Золотым стандартом является пломбирование гуттаперчей – специальным резиноподобным материалом в сочетании с герметичным цементом-сеалантом. Гуттаперча может вводиться в канал в виде штифтов (холодная латеральная конденсация) или разогретой пластичной массы (термообтурация). Герметичное пломбирование крайне важно для успеха лечения: материал должен плотно заполнить всю длину канала и запечатать даже мельчайшие ответвления, чтобы бактериям негде было размножаться. После пломбирования выполняется контрольный рентген-снимок, чтобы убедиться, что каналы запломбированы до верхушки и без пустот.
- Восстановление зуба. Завершающий этап – реставрация коронковой части зуба. Если кариозная полость небольшая, ставится пломба, восстанавливающая анатомическую форму зуба. При значительном разрушении зуба рекомендуется установка коронки (металлокерамической, циркониевой и т.д.) – это предотвратит раскол хрупких стенок “мертвого” зуба в будущем. Как правило, лечением каналов занимается терапевт, а изготовление и фиксация коронки – задача врача-ортопеда (протезиста). Тесное взаимодействие специалистов нашей клиники позволяет провести комплексное восстановление зуба на высшем уровне. По показаниям перед протезированием может быть вставлен штифт или вкладка для укрепления корня.
Консервативное эндодонтическое лечение периодонтита при правильном выполнении в большинстве случаев приводит к выздоровлению: боль исчезает, воспаление постепенно уменьшается, костная ткань вокруг корня восстанавливается. Пациенту важно являться на контрольные осмотры – обычно через 3–6 месяцев делается повторный рентген, чтобы подтвердить исчезновение очага на верхушке. При благоприятном течении прогноз очень хороший – зуб сохраняется на долгие годы. Согласно клиническим данным, успех лечения периодонтита достигает 90–95%, особенно при использовании современного оборудования и методов (микроскоп, компьютерный контроль).
Если же инфекцию не удалось ликвидировать консервативно (что бывает при анатомически сложных или сильно запущенных случаях), переходят к хирургическим методам сохранения зуба.
Хирургическое лечение периодонтита (при осложнениях)
Хирургическое вмешательство при периодонтите применяется, когда обычной чистки каналов недостаточно для устранения очага инфекции. Показаниями могут быть: крупная киста у корня, гранулема, которая не рассасывается после пломбирования, непроходимость или нетипичная форма канала, перфорация корня или отломанный инструмент внутри канала, а также случаи, когда консервативное лечение не привело к излечению. Цель хирургических методов – удалить патологический очаг (гранулему, кисту) напрямую через десну, при этом по возможности сохранив зуб. К основным видам операций относятся резекция верхушки корня и цистэктомия. Реже выполняются такие процедуры, как гемисекция (удаление одного корня многокорневого зуба) или ампутация корня – но они применимы в основном к многокорневым молярам, и их планирует врач индивидуально. Ниже рассмотрим две основные операции:
Резекция верхушки корня зуба
Резекция верхушки корня – это небольшая операция, при которой удаляется инфицированная верхушечная часть корня вместе с окружающим воспаленным участком ткани (гранулемой или кистой). По сути, врач отсекает “пик” корня, где скопилась инфекция, чтобы предотвратить ее дальнейшее распространение. Как проводится резекция:
- Операция выполняется под местной анестезией и занимает около 30–60 минут. Стоматолог-хирург делает разрез на десне в проекции верхушки корня и откидывает небольшой слизисто-надкостничный лоскут, обнажая кость челюсти над верхушкой зуба.
- В кортикальной пластинке кости сверлом формируется небольшое “окошко” диаметром ~1 см прямо над очагом. Через него хирург вводит бор и аккуратно срезает кончик корня (обычно удаляется ~3 мм верхушки, то есть примерно 1/3 длины корня). Вместе с отсеченной верхушкой удаляются гранулематозные ткани или капсула кисты вокруг корня – проводится выскабливание (кюретаж) полости.
- Если канал зуба ранее не лечен или плохо запломбирован, на этапе резекции могут выполнить ретроградное пломбирование – запечатать канал со стороны среза корня специальным цементом. Для этого резекцию делают не строго перпендикулярно оси зуба, а под небольшим наклоном, обнажая устье канала, и заполняют его пломбировочным материалом.
- После удаления всех пораженных тканей костная полость промывается антисептиками. Затем лоскут десны укладывают на место и рану ушивают несколькими швами.
Резекция позволяет спасти зуб, который иначе пришлось бы удалить. Например, если в верхней трети корня обнаружена киста, ее трудно излечить только через канал – гораздо эффективнее убрать ее хирургически, резецировав кончик корня. После успешной резекции и заживления ткани зуб может прослужить еще многие годы (при условии, что остальная часть корня здорова и каналы запломбированы качественно). Пациенту необходимо наблюдаться: контролировать состояние на рентгене и избегать чрезмерной нагрузки на этот зуб некоторое время.
Цистэктомия (удаление кисты)
Цистэктомия – это операция по полному удалению зубной кисты вместе с ее оболочкой. Киста – это хронический воспалительный очаг с плотной фиброзной капсулой, внутри заполненный жидкостью или гноем, обычно формируется из гранулем при длительном течении периодонтита. Цистэктомию относят к зубосохраняющим операциям, т.к. она позволяет устранить даже достаточно большие кисты без удаления самого зуба.
Как проводится цистэктомия: методика во многом похожа на резекцию. Хирург под местной анестезией делает разрез десны и открывает доступ к кисте в кости. Полость кисты тщательно вылущивается – врач иссекает и извлекает всю кистозную капсулу целиком, вместе с содержимым. Обычно одновременно удаляется и верхушка причинного корня зуба, прилегающая к кисте (фактически цистэктомия почти всегда сочетается с резекцией верхушки корня). Если киста затрагивает несколько соседних зубов, может потребоваться резекция верхушек всех этих зубов. После удаления кисты полость санируется антисептиком, при необходимости заполняется остеопластическим материалом (для ускорения восстановления кости) и десневой лоскут ушивается.
Цистэктомия показана, когда размер кисты велик (более 1 см) или она не поддается консервативному лечению (например, капсула слишком плотная и не рассасывается). После операции прогноз благоприятный: кость постепенно заполняет образовавшуюся полость, а удаление инфекционного очага способствует выздоровлению. Очень важно, чтобы перед цистэктомией или сразу после нее был должным образом пролечен и запломбирован корневой канал причинного зуба – иначе киста может образоваться повторно.
В редких случаях, если зуб разрушен до степени невозможности восстановления или воспаление привело к расколу корня, приходится прибегнуть к удалению зуба. Удаление – крайняя мера, когда ни терапия, ни резекция не могут обеспечить излечение. После удаления, чтобы восстановить дефект, наш хирург-имплантолог предложит установку зубного импланта или протеза. Однако мы всегда стремимся по возможности сохранить собственный зуб пациента. Согласно клиническим рекомендациям, удалять зуб при периодонтите не требуется, если есть шанс спасти его лечением. При своевременном обращении более 90% периодонтитных зубов удается вылечить без экстракции.
Лечение периодонтита под микроскопом
Одним из ключевых преимуществ нашей клиники является лечение зубов под операционным микроскопом. Дентальный микроскоп – это высокоточное оптическое оборудование, дающее многократное увеличение (до 20–25 раз) и яркое освещение рабочего поля. Использование микроскопа выводит качество лечения корневых каналов на новый уровень. Почему это важно при периодонтите?
- Под микроскопом врач видит даже самые мелкие детали внутри зуба – дополнительные корневые каналы, тонкие ответвления, трещины зуба, участки оставшейся инфицированной пульпы и пр. Это позволяет максимально тщательно очистить каналы по всей длине и удалить все пораженные ткани. Без увеличения некоторые проблемные зоны могут остаться незамеченными, что чревато рецидивом инфекции. Благодаря микроскопу риск пропустить скрытый канал или очаг инфекции сводится к минимуму.
- Снижается риск осложнений при лечении. Микроскоп помогает предотвратить и исправить такие неприятные ситуации, как перфорация корня (прободение стенки) или поломка инструмента в канале. Под визуальным контролем врач более точно проходит сложные изгибы каналов. Если же ранее допущена ошибка (например, в другом учреждении сломан инструмент внутри зуба), микроскоп часто дает шанс аккуратно его извлечь и закрыть перфорацию, избавив пациента от удаления зуба.
- Повышается надежность пломбирования каналов. Благодаря хорошему обзору специалист может контролировать процесс заполнения канала пломбировочным материалом, видеть, как он распределяется. Это обеспечивает более герметичное пломбирование и, как следствие, успешное заживление. Статистика показывает, что применение микроскопа увеличивает общий процент удачных исходов эндодонтического лечения и долговечность зуба. Например, по данным различных клиник, успех лечения под микроскопом превышает 90%, тогда как без него может быть ниже.
- Лечение сложных случаев. Ранее некоторые зубы с извитой формой канала, кальцинированными (сужеными) каналами считались безнадежными – их просто удаляли. Сейчас же, вооружившись микроскопом и ультразвуковыми инструментами, врач может пройти даже практически “непроходимые” каналы, почистить и запломбировать их. То есть микроскоп позволяет сохранить зубы, которые раньше считались обреченными на удаление.
В клинике используются современные операционные микроскопы, и все наши специалисты прошли обучение работе с ними. Лечение под микроскопом проводится без дополнительного дискомфорта для пациента. Наоборот, многие отмечают, что врач работает более филигранно и быстро, ведь ему прекрасно все видно. В совокупности с одноразовыми инструментами, строгим соблюдением асептики и современными обезболивающими препаратами, микроскопическая эндодонтия гарантирует пациенту надежное и безопасное избавление от периодонтита.
Этапы лечения периодонтита
Когда пациент обращается с периодонтитом, лечение происходит по определенному протоколу. Ниже кратко описаны основные этапы лечения в хронологическом порядке – от первого визита до полного восстановления зуба:
- Первичный осмотр и консультация. Стоматолог проводит диагностику: расспрашивает жалобы, делает рентген, тесты пульпы. Утверждается диагноз «периодонтит» и составляется план лечения. Пациенту разъясняют, какие процедуры необходимы, в какое количество визитов и ориентировочную стоимость.
- Обезболивание. На начальном лечебном приеме проводятся необходимые меры для комфорта пациента – аппликация анестезирующего геля на десну и введение местного анестетика в область причинного зуба. Мы используем современные ультракаины, убистезин и другие препараты, которые обеспечивают глубокую анестезию на все время манипуляций. Боль полностью блокируется, так что лечить периодонтит не больнее, чем обычный кариес. Если воспаление было с отеком и сильной болью, могут дополнительно назначаться противовоспалительные препараты для приема дома, чтобы снять острую фазу и приступить к полноценному лечению без спешки.
- Эндодонтическое лечение (основной этап). После наступления анестезии стоматолог выполняет последовательные шаги, описанные ранее: препарирование (открытие) полости зуба, удаление некротизированной пульпы, инструментальную и медикаментозную обработку корневых каналов. При необходимости, если имеется гной, может быть оставлен открытый дренаж на 1–2 дня или заложено лекарство в канал под временную пломбу. Обычно на этот этап отводится 1–2 часа времени. В простых случаях врач завершает лечение каналов за один визит (около 60–90 минут). Если же случай сложный, назначается повторный прием через несколько дней – за это время лекарство в канале подавит инфекцию, и на следующем визите каналы пломбируются. Таким образом, в среднем лечение периодонтита требует от одного до нескольких визитов к стоматологу – точное количество определяет врач исходя из клинической ситуации.
- Рентген-контроль. По завершении пломбирования каналов обязательно делается контрольный рентген-снимок (или цифровой визиографический снимок). Врач и пациент вместе оценивают полученный результат – каналы должны быть запломбированы до верхушки, без пустот и выведения материала за пределы корня. Это внутренний стандарт качества: мы убеждаемся, что лечение выполнено безупречно.
- Пломба / временная реставрация. В зависимости от ситуации, коронковая часть зуба восстанавливается временной или постоянной пломбой. Если впереди планируется протезирование (например, вкладка или коронка), на время изготовления конструкции зуб пломбируется временным материалом или стандартной пломбой небольшого объема. Очень важно не оставлять пролеченный зуб открытым надолго – сразу после эндодонтии нужно герметично закрыть полость зуба, иначе туда снова проникнут бактерии и все старания будут напрасны.
- Восстановительное лечение. Заключительный этап – окончательная реставрация зуба. При небольшом дефекте ставится световая пломба, восстанавливающая анатомическую форму и контакт с соседними зубами. Если разрушена значительная часть коронки, мы рекомендуем ортопедическое восстановление: вкладку или коронку. Коронка (например, из керамики или диоксида циркония) покрывает зуб со всех сторон и защищает его от раскола под нагрузкой. Ортопедическое лечение проводит врач-протезист после полного окончания терапии периодонтита. Как правило, через 1–2 недели после пломбирования каналов (когда убедились, что зуб не беспокоит, воспаление утихает) ортопед обтачивает зуб и через несколько дней фиксирует готовую коронку. В итоге зуб обретает первоначальную прочность и функцию.
- Диспансерное наблюдение. Несмотря на успешное лечение, пациенту необходимо периодически проверяться у стоматолога. Рекомендуется контрольный рентген через 6 и 12 месяцев, чтобы подтвердить восстановление костной ткани на месте бывшего очага. Также целесообразно раз в полгода приходить на профилактический осмотр и профессиональную гигиену полости рта.
Профилактика периодонтита
Профилактика периодонтита во многом сводится к предотвращению тех факторов, которые его вызывают. Воспаление периодонта проще не допустить, чем потом лечить. Вот основные меры профилактики, которые рекомендуют стоматологи:
- Регулярная гигиена полости рта. Тщательная чистка зубов два раза в день щеткой средней жесткости, использование зубной нити (флосса) и ополаскивателей – базовые привычки, позволяющие предотвратить кариес и заболевания десен. Удаляя налет и остатки пищи, вы лишаете бактерии питательной среды, тем самым снижая риск глубокого кариеса и пульпита – основных виновников периодонтита. Также следует не забывать о чистке языка и использовании ирригатора при скученности зубов.
- Профилактические осмотры у стоматолога. Даже при отсутствии жалоб нужно посещать стоматологическую клинику регулярно – минимум 1–2 раза в год. На профилактических приемах врач осматривает зубы и десны, делает прицельные снимки при подозрениях. Это позволяет выявить кариес на ранней стадии и сразу его вылечить, не доводя до пульпита. Также раннее обнаружение трещины зуба или проблемы с пломбой и их своевременное устранение не дадут инфекции проникнуть в глубину. Своевременное лечение любых стоматологических заболеваний – лучшая профилактика тяжелых осложнений. Помните: регулярный осмотр облегчает и удешевляет лечение, не говоря уже о сохранении зубов.
- Профессиональная гигиена. Рекомендуется 1–2 раза в год проводить профгигиену у врача-гигиениста: ультразвуковая чистка зубов от камня, снятие мягкого налета Air-Flow, полирование эмали, фторирование. Эта процедура не только придает блеск улыбке, но и устраняет очаги скопления бактерий, снижая риск кариеса и пародонтита. Профессиональная чистка особенно полезна пациентам с ортопедическими конструкциями, тесными промежутками, курящим. После чистки врач также индивидуально подбирает средства гигиены и дает рекомендации по уходу.
- Лечение кариеса на ранней стадии. Не допустить периодонтит очень просто – лечите кариес сразу, как только он обнаружен. Небольшая пломба предотвратит пульпит. Не откладывайте визит при появлении зубной боли или чувствительности: иногда достаточно поставить пломбу или пролечить пульпит, и до периодонтита дело не дойдет. Если пульпит все же возник – не тяните, обратитесь к стоматологу-терапевту, пока воспаление не вышло за пределы корня. Своевременное, своевременное и еще раз своевременное лечение – главное условие профилактики периодонтита.
- Избегание травм зубов. Не грызите твердые предметы (орехи в скорлупе, семечки в шелухе, лед), не используйте зубы вместо инструмента (открывание упаковок, бутылок) – всё это може привести к микротрещинам эмали, сколам пломб и проникновению инфекции. При занятиях травмоопасным спортом надевайте каппу для защиты зубов. Если произошла травма (удар по зубу, скол), лучше показаться врачу даже при отсутствии боли – иногда пульпа погибает незаметно, и развивается “тихий” периодонтит.
- Укрепление иммунитета и общее здоровье. Сбалансированное питание, достаток витаминов (особенно группы B, C, D, кальция), отказ от курения и злоупотребления сахаром – всё это повышает сопротивляемость организма инфекциям. При хорошей работе иммунной системы даже попавшие к верхушке корня бактерии могут быть нейтрализованы без развития большой кисты. Особенно важен контроль системных заболеваний: при диабете, например, периодонтиты и другие одонтогенные инфекции протекают тяжелее. Поэтому таким пациентам нужно еще более тщательно соблюдать гигиену и чаще проверяться у стоматолога.
Выполнение этих несложных рекомендаций поможет вам избежать не только периодонтита, но и многих других стоматологических проблем. По сути, периодонтит – заболевание предотвратимое: достаточно элементарной заботы о зубах и ответственности за свое здоровье. Если же беда случилась и зуб все-таки “допущен” до периодонтита – важно как можно скорее начать лечение периодонтита, пока еще можно спасти ситуацию консервативно.